مرورکلی پاپیلومای انسانی
عفونت HPV عفونت ویروسی است که عموماً موجب رشد غشای مخاطی یا پوست میشود (زگیل). بیش از 100 نوع ویروس پاپیلومای انسانی (HPV) وجود دارد. برخی از انواع عفونت HPV موجب زگیل میشود و برخی میتواند موجب انواع مختلف سرطان شود.
اغلب عفونتهای HPV به سرطان منجر نمیشود. اما، برخی از انواع HPV تناسلی میتواند منجر به سرطان بخش پایینی رحم که به واژن متصل است، شود (دهانهی رحم). انواع دیگر سرطانها، شامل سرطانهای مقعد، سرطان آلت تناسلی، واژن، وولو (قسمت خارجی تناسلی زنان) و پشت گلو (اروفارینژیال، دهانی-حلقی)[1]، به عفونت HPV مربوط دانسته شده است.
این عفونتها، اغلب از طریق ارتباط جنسی یا از طریق تماس پوست به پوست منتقل میشوند. واکسنها میتواند به حفاظت در برابر گونههایی از HPV کمک کند که به احتمال زیاد منجر به زگیل تناسلی یا سرطان دهانهی رحم میشود.
علایم عفونت HPV
در اغلب موارد، قبل از آنکه زگیل ایجاد شود، سیستم دفاعی فرد، عفونت HPV را شکست میدهد. زمانیکه زگیلها ظاهر شوند، آنها بسته به نوع HPV، در ظاهر متفاوت هستند و شامل موارد زیر میباشند:
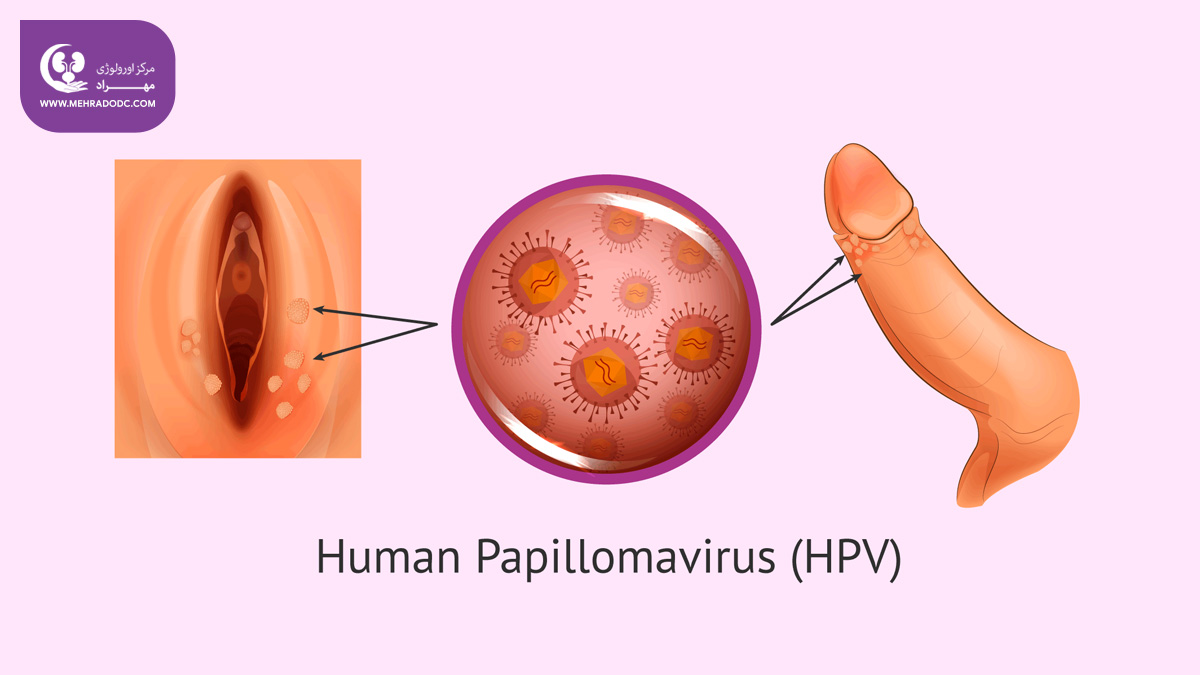
- زگیلهای تناسلی. به صورت ضایعات مسطح، برجستگیهای کوچک شبیه گل کلم یا برجستگیهای کوچک شبیه ساقه ظاهر میشوند. در زنان، زگیلهای تناسلی، اغلب بر وولو ظاهر میشود. اما، همچنین میتواند نزدیک مقعد، سرویکس یا در واژن مشاهده گردد.
در مردان، زگیلهای تناسلی بر روی آلت تناسلی و کیسهی بیضه یا اطراف مقعد ظاهر میشود. زگیلهای تناسلی، به ندرت موجب ناراحتی یا درد میشوند، اگرچه ممکن است موجب خارش یا احساس حساسیت شوند.
- زگیلهای معمولی. زگیلهای معمول یه صورت زبر (درشت) ظاهر میشوند، برجستگیهای بزرگی که معمولاً روی دستان و انگشتان مشاهده میشود. در اغلب موارد، زگیلهای معمول، ناخوشایند هستند، اما همچنین میتوانند دردناک یا مستعد آسیب یا خونریزی باشند.
- زگیلهای کف پا. زگیلهای کف پا سخت هستند، به صورت دانهدار رشد میکنند که معمولاً روی پاشنه یا سینهی پا ظاهر میشوند. این زگیلها ممکن است موجب ناراحتی شوند.
- زگیلهای مسطح. زگیلهای مسطح، مسطح و ضایعات کمی برجسته هستند. میتوانند در هرجایی از بدن ظاهر شوند، اما معمولاً بر روی صورت کودکان ظاهر میشوند و در مردان در منطقهی ریش صورت و در زنان بر روی پاها تمایل به ظاهر شدن دارد.
سرطان دهانهی رحم
تقریباً همهی سرطانهای دهانهی رحم، از عفونت HPV ناشی شده است، اما سرطان دهانهی رحم ممکن است 20 سال یا بیشتر بعد از درگیری عفونت HPV گسترش یابد. عفونت HPV و معمولاً سرطان دهانهی رحم زود تشخیصی، علایم قابلتوجهی ایجاد نمیکنند. واکسینهشدن در برابر عفونت HPV بهترین محافظت در برابر سرطان دهانهی رحم است.
بخاطر اینکه سرطان دهانهی رحمِ اولیه، علایمی را ایجاد نمیکند، ضروری است که زنان، بطور منظم آزمایشهای غربالگری را برای شناسایی هرگونه تغییرات پیشسرطانی در دهانهی رحم که ممکن است منجر به سرطان شود، انجام دهند. دستورالعملهای اخیر توصیه میکند که زنان در سنین 21 تا 29 سال هر سه سال یکبار آزمایش پاپ (پاپ اسمیر) را انجام دهند.
زنان در سنین 35 تا 65 سال توصیه شده که هر سه سال یکبار تست پاپ را انجام دهند یا در صورتیکه آزمایش HPV DNA را همزمان انجام میدهند، هر 5 سال یکبار این تست را تکرار کنند. زنان بالای 65 سال، درصورتیکه سه آزمایش پاپ آنها بطور پیاپی طبیعی بوده است، یا دو آزمایش HPV DNA و پاپ نتایج غیرطبیعی نداشته است، میتوانند این آزمایش را انجام ندهند.
چه زمانی به پزشک مراجعه شود
در صورتیکه کودک شما هر نوع زگیلی دارد که موجب خجالت، ناراحتی یا درد میشود، از پزشک مشاوره بگیرید.
علل عفونت HPV
زمانیکه ویروس وارد بدن شود، عفونت HPV، معمولاً از طریق برش، خراش یا پارگیِ کوچک بر روی پوست ایجاد میشود. این ویروس در درجهی اول از طریق تماس پوست به پوست منتقل میشود.
عفونتهای HPV تناسلی، از طریق ارتباط جنسی و سایر تماسهای پوست به پوست در ناحیهی تناسلی ایجاد میشوند. برخی عفونتهای HPV از راه دهان یا ضایعات تنفسی فوقانی از طریق ارتباط جنسی دهانی حاصل میشود.
در صورت باردار بودن و داشتن عفونت HPV با زگیلهای تناسلی، ممکن است نوزاد شما هم درگیر شود. این عفونت، ممکن است به ندرت، موجب رشد غیرسرطانی در قسمت صدای کودک (حنجره) شود.
زگیلها واگیردار هستند. از طریق تماس مستقیم با زگیل، پخش میشوند. همچنین، زگیلها میتوانند زمانیکه فرد چیزی را که در تماس با زگیل بوده، لمس کند، پخش شوند.
عوامل خطر
عفونتهای HPV متداول هستند. عوامل خطر عفونت HPV شامل:
- تعداد شرکای جنسی. داشتن شرکای جنسی بیشتر، احتمال ابتلا به عفونت HPV دستگاه تناسلی را افزایش میدهد.
- سن. زگیلهای معمولی، اغلب در کودکان رخ میدهد. زگیلهای تناسلی، اغلب در نوجوانان و بزرگسالان جوان اتفاق میافتد.
- سیستم ایمنی تضعیفشده. افرادی که سیستم ایمنی ضعیفی دارند، در معرض خطر بیشتری از عفونت HPV قرار دارند. سیستمهای ایمنی میتواند با HIV/AIDS یا با داروهای سرکوبکنندهی سیستم ایمنی که پس از پیوند اعضا استفاده میشود، ضعیف گردد.
- پوست آسیبدیده. مناطقی از پوست که سوراخ یا بازشده، جهت پیشرفت زگیلهای معمولی مستعدتر هستند.
- تماس فردی. تماس داشتن با زگیلهای فرد، یا عدم استفاده از محافظ، قبل از تماس با سطوحی که در معرض HPV قرار داشته است- از قبیل دوشهای عمومی یا استخرهای شنا- ممکن است خطر عفونت HPV را افزایش دهد.
عوارض عفونت HPV
- ضایعات دهانی و فوقانی تنفسی. برخی عفونتهای HPV منجر به ضایعاتی بر زبان، لوزهها، کام نرم یا در حنجره و بینی میشود.
- سرطان. برخی گونههای HPV میتواند منجر به سرطان گردن شود. همچنین، این گونهها ممکن است در سرطانهای دستگاه تناسلی، مقعد، دهان و دستگاه تنفسی فوقانی سهیم باشند.
پیشگیری از عفونت HPV
زگیلهای معمولی
ممانعت از عفونتهای HPV که منجر به زگیلهای معمولی شود، سخت است. در صورت ابتلا به زگیل معمولی، میتوان از پخششدن عفونت و تشکیل زگیلهای جدید با رعایت نکندن زگیل و نجویدن ناخن، ممانعت کرد.
زگیلهای کف پا
برای کاهش خطر عفونتهای HPV که موجب زگیلهای پا میشود، پوشیدن کفش یا صندل در استخرهای عمومی و رختکنها لازم است.
زگیلهای تناسلی
برای کاهش خطر پیشرفت زگیلهای تناسلی و سایر ضایعات مربوط به HPV دستگاه تناسلی موارد زیر لازم است:
- داشتن رابطهی جنسی متقابل با یک فرد
- کاهش تعداد شریک جنسی
- استفاده از کاندوم لاتکس، که خطر انتقال HPV را کاهش دهد.
واکسنهای HPV
واکسنهای HPV، توسط سازمان غذا و دارو تایید شده است. اخیراً، گارداسیل 9[2]، برای استفادهی همهی افراد در سنین 9 تا 45 سال، جهت حفاظت در برابر سرطان گردن و زگیلهای تناسلی، تایید شده است.
مراکز کنترل و پیشگیری از بیماریها (CDC)، واکسیناسیون معمول HPV را برای دختران و پسران 11 و 12 سال توصیه میکند، اگرچه، میتواند از 9 سالگی تجویز شود. برای دختران و پسران، دریافت واکسن قبل از آنکه تماس جنسی داشته باشند و در معرض HPV قرار گیرند، ایدهآل است. تحقیقات نشان داده است که دریافت واکسن در سنین جوانی، ربطی به آغاز زودتر فعالیت جنسی ندارد.
وقتی فردی به HPV آلوده شود، واکسن ممکن است موثر نباشد یا اصلا عمل نکند. همچنین، پاسخ به واکسن، در سنین جوانی بهتر از پیری است. اما، در صورتیکه قبل از آلوده شدن فرد تزریق شود، واکسن میتواند در اغلب موارد از سرطان گردن پیشگیری کند.
اکنون، CDC توصیه میکند که، بجای برنامهی واکسیناسیون 3 دوز که قبلاً پیشنهاد شده بود، همهی افراد در سنین 11 و 12 سال دو دوز واکسن HPV را حداقل در فواصل 6 ماه دریافت کنند. همچنین، نونهالان در سنین 9 و 10 سال و نوجوانان در سنین 13 و 14 سال قادر به دریافت واکسیناسیون با برنامهی بروزرسانیشدهی دو دوزی هستند. تحقیقات نشان داده است که برنامهی واکسیناسیون 2 دوزی برای کودکان زیر 15 سال موثر است.
نوجوانان و جوانانی که سری دریافت واکسنها را دیرتر آغاز کنند، در سن 15 تا 26 سال، بهتر است سه دوز از واکسن را دریافت کنند.
اکنون، CDC، دریافت واکسیناسیون HPV را برای همهی افراد از سن 26 سالگی که بطور کافی واکسینه نشدهاند، توصیه میکند.
